

Ho voluto dedicare uno spazio del mio blog alla trattazione di una patologia che riscontro frequentemente nel mio ambulatorio fisioterapico e che crea non poche difficolt� sia al paziente, che si ritrova con una evidente limitazione funzionale e che vede ridurre nel tempo la propria autonomia, sia al fisoterapista, per il quale gestire pazienti con capsulite adesiva non � affatto facile.
Prima di indicare il trattamento riabilitativo, capiamo la genesi della patologia e quali tessuti sono
coinvolti.
Eziopatogenesi
La capsulite adesiva pu� essere:
1) primitiva (idiopatica);
2) secondaria.
Per le forme idiopatiche si formulano diverse teorie:
� autoimmune;
� dismetabolica;
� neurologica;
� endocrina.
Le forme secondarie possono insorgere a seguito di:
� malattie infettive (HIV);
� farmaci (isoniazide, fenobarbital, antisecretori gastrici);
� procedure chirurgiche;
� post � trauma.
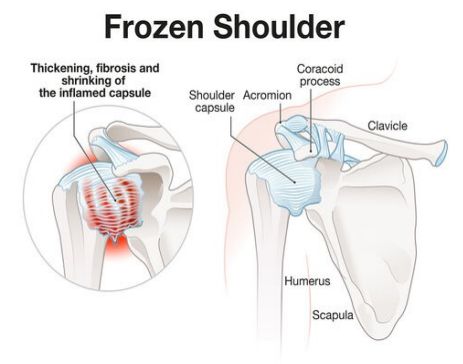
Da un punto di vista anatomo- patologico sembrerebbe che il principio scatenante sia
un'infiammazione a livello della borsa sottoacromiale o del tendine del sovraspinato ,la quale
farebbe innescare una fibrosi della capsula articolare con conseguente riduzione della rima
articolare e sinovite cronica. Nel tempo, tale processso infiammatorio cronico si tradurrebbe in una
perdita di elasticit� della capsula con perdita di movimento articolare.
Manifestazioni cliniche
Dolore molto intenso, prodotto dalla mobilizzazione oltre i gradi di escursione libera, assente
quando la spalla viene mossa entro i gradi di escursione libera concessa.
La capsulite adesiva � caratterizzata da tre stadi. La durata di ogni stadio � variabile.
Primo stadio dura 3 � 6 mesi �freezing phase�, congelamento
Secondo stadio dura 3 � 18 mesi �frozen phase� rigidit� progressiva
Terzo stadio dura 3 � 6 mesi �thawing phase�, risoluzione
Il primo stadio � quello di freezing (congelamento). Dolore acuto pi� forte la notte (alta irritabilit�)
e durante l�attivit�, si associa a un senso di malessere che si irradia all�arto. Con il progredire dei
sintomi, sono sempre pi� limitate le posizioni confortevoli dell�arto. In questa fase non � presente la
limitazione articolare.
Il secondo stadio � la fase di progressiva rigidit�. Durante questo stadio, il dolore a riposo di solito
si riduce (media irritabilit�), lasciando una spalla che ha limitazioni di movimento in tutti i piani.
Le attivit� della vita quotidiana diventano gravemente limitate. Il paziente lamenta l�impossibilit�
di raggiungere la tasca posteriore dei pantaloni, di allacciare il reggiseno, di pettinarsi o di lavare
la spalla opposta. Quando compie queste attivit�, avverte un dolore tagliente e acuto poich� mette in
tensione la capsula irrigidita.
Lo stadio finale � quello della risoluzione, caratterizzato da una lenta ripresa del movimento.
ll ROM � fortemente limitato, ma il dolore diminuisce a riposo e si presenta esclusivamente in
prossimit� della rigidit� articolare (bassa irritabilit�).
DIAGNOSI
La diagnosi di Frozen shoulder � clinica, tuttavia sono necessari degli approfondimenti strumentali
(rx ed RM o Eco) utili per escludere altre patologie della spalla.
TRATTAMENTO RIABILITATIVO
Il trattamento riabilitativo varia in base allo stadio della patologia.
Nel panorama fisioterapico, diverse sono le strade adottate nella risoluzione di questa patologia, le
quali, per�, non portano allo stesso risultato. L�utilizzo frequente nella pratica clinica fisioterapica
di alcune terapie strumentali si scontra con la mancanza o carenza di evidenze scientifiche.
(LASER, TECAR, TENS, ONDE D'URTO NON SONO INDICATE).
La terapia manuale e l�esercizio terapeutico invece rappresentano due strade consigliabili e
soprattutto fortemente validate dalla comunit� scientifica.
Nella mia pratica clinica, incoraggianti risultati stanno emergono dal trattamento infiltrativo ecoguidato effettuato dal medico fisiatra o ortopedico in congiunzione all�immediata
mobilizzazione della spalla affetta, effettuata dal fisioterapista.
Capsulite Adesiva: quali benefici?
Nelle capsuliti in fase 2, ma ancor di pi� in quelle in fase 3, � spesso necessario lavorare nel ROM
dove la spalla appare pi� rigida.
Questo comporta inevitabilmente un dolore al paziente. La mobilizzazione effettuata immediatamente dopo il trattamento con blocco del nervo ascellare e soprascapolare, unito all�idrodistensione capsulare, permette di mobilizzare la spalla pi� facilmente in quanto il paziente ha un�immediata e notevole riduzione del dolore. � possibile percepire la �rottura� delle aderenze senza provocare dolori particolarmente intensi al paziente, evitando le
controindicazioni di una mobilizzazione sotto anestesia completa.
Dal giorno successivo allo sblocco effettuato insieme al medico risulta di fondamentale importanza
il trattamento riabilitativo. Esso, come accennato, si concentra sulle mobilizzazioni gleno-omerali
volte al mantenimento del risultato ottenuto e alla risoluzione completa della sintomatologia e della
rigidit�.
La frequenza dei trattamenti settimanali varia da 2 a 3.
Durante la prima parte di ogni seduta, il
fisioterapista mobilizza la spalla sui 3 piani fisiologici articolari con mobilizzazioni ad ampio range
di movimento. Le mobilizzazioni ad alto grado (III-IV) sono da preferire a quelle a basso grado (III-IV) in quanto, oltre ad un maggior incremento del ROM, ci permettono di monitorare ed apprezzare
il differente �end-feel� pre e post �sblocco�.
Nella seconda parte del trattamento, il paziente effettua un programma di rinforzo con carichi
progressivi. Il rinforzo e la somministrazione del carico secondo principi progressivi ben definiti,
hanno riscontro anche in letteratura; apportano anche migliori benefici rispetto al trattamento
manuale. Il paziente viene poi istruito sugli esercizi attivi e di stretching da eseguire
quotidianamente al suo domicilio nei restanti giorni in cui non effettua le sedute.
Considerazioni
La possibilit� di ridurre i tempi di sofferenza del paziente utilizzando la procedura sopra citata
(idrodistensione della capsula e/o blocco nervoso) rappresenta un beneficio non indifferente.
Dolore e limitazione articolare sono i due parametri principali su cui focalizziamo il nostro
intervento nella gestione di una patologia multifattoriale come la capsulite adesiva.
La riduzione nell�immediato di questi due fattori e la riduzione globale del tempo di risoluzione
della patologia ci induce ad adottare questa tecnica nella pratica clinica.
Nella mia esperienza, risulta fondamentale la collaborazione tra la figura del fisiatra e/o
dell'ortopedico e quella del fisioterapista.
Quando la diagnosi medica, il trattamento riabilitativo, il
monitoraggio clinico e quello funzionale si intrecciano costantemente nel percorso riabilitativo, il
risultato non pu� che essere superiore rispetto alla gestione individuale di una patologia che, in
quanto multifattoriale per natura, necessita di diversi professionisti sanitari che agiscono per un
obbiettivo comune.
A cura del Dottor Adriano Rabiolo
Fisioterapista
Cellulare: 338-9478155